Какие продукты можно есть при больной по

Диетическому питанию гастроэнтерологи отводят значимое место в лечении панкреатита. Поджелудочная железа нуждается в «перезапуске», и сделать это можно только максимально щадя органы ЖКТ.
Потому очень важно знать нюансы правильной организации рациона и не употреблять запрещенные продукты при панкреатите.

Общие принципы диеты при панкреатите
Организация правильного питания при проблемной поджелудочной железе состоит из простых правил:
- Пища подвергается механической обработке. Все твердые продукты хорошо провариваются, измельчаются, протираются.
- Еда готовится только методом варения, парения или в мультиварке. Недопустимо что-то жарить, коптить, вялить, засаливать, консервировать.
- Запрещается переедание. Желудок нагружают малыми порциями, но регулярно. Идеальная схема питания – кушать через каждые 3–4 часа, а за 2 часа до сна – позволять себе только стакан воды или травяного настоя.
- Все продукты должны быть свежими. Овощи и фрукты – спелыми. Мясо – не размороженным. Молочка – не последнего дня в указанном сроке изготовления.
- Пища принимается оптимальной температуры – не более 50°C, но не менее 20°C. Нельзя кушать прямо «с пылу с жару» или остывшую еду.
От вредных привычек придется решительно отказаться. Речь не только о никотине или алкогольных напитках (о них и речи не может быть при заболеваниях поджелудочной). Нужно пересмотреть свои склонности к хаотичным перекусам – на бегу, всухомятку или на ночь глядя.

Что нельзя есть при панкреатите: запрещенные продукты
Некоторые продукты могут иметь двойную «репутацию». Например, обезжиренный творог или 1% кефир – идеальная, казалось бы, диетическая еда. Но при гастрите с повышено кислотностью молочка способна навредить. Можно или нельзя тот или иной продукт, зачастую зависит от периода заболевания (ремиссии, приступа, хронического течения) или сопутствующих болезней.
Однако существует список продуктов и блюд, которые категорически нельзя есть при любой форме панкреатита:
- Вся свежая сдобная выпечка, все виды пирожков, пирожных, булочек.
- Шоколадные изделия, карамель, сгущенка, мороженое, орехи, инжир, курага.
- Все бобовые.
- Исключаются виды жирных наваристых первых блюд – борщ, рассольник, грибная похлебка. Под запретом и холодные блюда – свекольник или окрошка.
- Нужно забыть о жирной рыбе, птице и мясе – особенно свинине и баранине. Исключаются все копченые колбасы, консервы, засушенная рыба.
- Не едят при панкреатите жаренных и сваренных вкрутую яиц.
- Из молочных продуктов вычеркивают сметану, йогурты, маргарин, жирные молоко, творог и масло.
- Каши не варят из перловки и пшенки.
- Из овощей – забывают о редисе, капусте, перце, шпинате, луке и чесноке.






Естественно, запрещен любой фаст-фуд и острая еда. Табу налагают на кофе, газировку, виноградный и грейпфрутовый соки.
Что можно есть при панкреатите: список продуктов
Несмотря на внушительный перечень запрещенных продуктов, остается еще немало простора для полноценного питания даже при панкреатите.
| Изделия из муки | Вчерашний хлеб (предпочтение – цельнозерновому, ржаному, пшеничному), сухари домашнего приготовления, сушки, галетное печенье, хлебцы. В периоды ремиссии – лапша и спагетти (до 170 грамм порция). |
| Крупы | Рис, гречка, овсянка, манка. |
| Виды овощей и зелени | Из овощей выбирают картофель, тыкву, свеклу, морковь, баклажаны, кабачки. Ежедневно можно добавлять по 1 ст. л. измельченного сельдерея, петрушки и укропа. |
| Рыбные блюда | Можно есть мякоть сортов с наименьшей жирностью (хек, треска, судак), отваренных или приготовленных в мультиварке. Рыбные тефтели и бульоны. |
| Морепродукты | Морская капуста. |
| Мясное меню | Для приготовления бульонов, паровых котлет и тефтелей предпочтение отдают курице, кролику, индейке, нежирной телятине. |
| Кисломолочное | Кефир, обезжиренный творог, сыр не запрещены с нормальной или пониженной кислотностью желудка. |
| Яйца | Омлет на пару из куриных и перепелиных яиц. |
| Масло | Рафинированное подсолнечное, оливковое, льняное, тыквенное. В стабильной ремиссии – сливочное (не больше 30 грамм в сутки). |
| Фрукты | Бананы, запеченные яблоки. |
| Продукты пчеловодства | Мед, прополис, маточное пчелиное молочко. |
| Специи | Кунжут, фенхель, тмин, куркума, гвоздика. |
Какие овощи можно есть
Можно не бояться кушать картошку, морковку, свеклу. Нетяжелыми овощами для панкреатита и гастрита считается также кабачок, тыква. Если кислотность желудка не повышена, разрешена цветная капуста.

Однозначно придется отказаться от следующих овощей и видов зелени:
- перца (болгарского, салатного, острого);
- дайкона и редиса;
- чеснока и лука (репчатого и зеленого);
- щавеля и салатного листа;
- ревеня и хрена.
В периоды ремиссии, с большой осторожностью, позволяют себе маленькие порции помидоров и огурцов. Естественно, нужно быть уверенными, что овощи не напичканы нитратами и не хранились долго на складах. Лучше всего покупать овощи на деревенских рынках, в соответствующий сезон.
Какие фрукты или ягоды можно есть
При заболевании поджелудочной железы можно кушать:
- Некислые яблоки и спелые груши. Лучше всего – запеченные, протертые. Шкурку и сердцевину удаляют. Хороши компоты из сухофруктов с сахарозаменителями (сорбитом или ксилитом).
- Бананы. Уже на 5–7 день после обострения.

Очень целебны отвары из сухих плодов шиповника и черной смородины.
Компоты, желе или кисели полезны из свежей брусники, черноплодной рябины, черемухи и голубики. Противопоказание для этих ягод – только склонность к запорам.
В дни стойкой ремиссии можно побаловать себя:
- спелой мякотью дыни и авокадо;
- ломтиком ананаса;
- несколькими дольками мандарина (без пленочки).
Нельзя грейпфрут, помело, апельсин. Эти цитрусовые высококислотны.
Виноград, сливы и абрикосы лучше исключить совсем.
Малину и клубнику запрещают из-за жестких семян и повышенной сладости. То же относится и к свежей черной смородине. Эти ягоды можно добавлять вне периодов обострения панкреатита.
Что можно кушать из мяса
Диета при панкреатите и холецистите не исключает блюда из птиц – курицы, индейки, фазана, утки. Мясо едят хорошо проваренным и протертым. Перед приготовлением важно удалить все пленки, видимый жир, хрящи и сухожилия.
На ремиссионной стадии мясное меню разнообразят нежирной телятиной и крольчатиной. Можно отваривать куриные желудки и печень. Но только когда нет никаких диспепсических симптомов, особенно диареи.
Из перечисленных видов мяса делают тефтели, паровые котлеты, запеканки с манкой. Бульоны второй проварки используют как основу для овощных супов-пюре.

При положительной динамике восстановления поджелудочной железы диетологи разрешают дополнить рацион вареным говяжьим языком, а также молочной докторской колбасой (без специй и консервантов).
Само собой разумеется, что мясо нельзя жарить, коптить, мариновать в луке или перце.
Какую рыбу можно
Из речной и морской рыбы разрешены сорта жирностью до 4%:
- самая низкая жирность (меньше 1%) у речного окуня, наваги, трески, минтая, путассу;
- к 2-х процентным по жирности рыбам относят плотву, кефаль, щуку, камбалу, миногу и белорыбицу;
- не более 4-х процентов жиров содержится в морском окуне, хеке, красноперке, сельди и сазане.

Более жирную рыбу, такую как зубатку, карп, тунец, горбушу, анчоус и мойву, разрешают лишь в стадии ремиссии.
Рыба должна быть свежей, хранящейся во льду. О перемороженности можно судить по желтоватому оттенку на брюхе.
Для блюд используют филе, избавленное от шкурки и костей. Первый месяц после острого приступа вводят рыбу в перемолотом виде. Из нее готовят паровые котлеты, добавляют в овощные пудинги.
Молочка
Строго запрещено при панкреатите употребление сгущенки, йогуртов, мороженого, плавленого или копченого сыра.
Не рекомендуется брать домашнее молоко, не прошедшее специальную обработку и пастеризацию.
Выбирая молочный продукт в магазине, нужно пристально изучить состав на отсутствие добавок. Обязательно обратить внимание на дату изготовления и процент жира.
Молочка вводится в рацион не раньше второй недели после острого приступа поджелудочной. Начинают с 1% кефира. Затем разрешают добавлять в каши по 50 мл 1,5% молока или 5-10 г несоленого сливочного масла.
Ремиссия и отсутствие гастрита с повышенной кислотностью позволяют добавить в меню нежирные сорта твердых сыров и творога.
Крупы
Самыми безопасными для органов ЖКТ можно назвать рис и гречку. Их варят на паровой бане или в мультиварке. Рисовую или гречневую муку используют как составляющее для рыбных котлет, овощных супов-пюре, в приготовлении домашних хлебчиков.
Вслед за рисом и гречкой в рацион вводят манку. Кашу варят на воде или используют в творожных и фруктовых пудингах, приготовленных в мультиварке.
Для разнообразия ремиссионного меню можно кушать каши пшеничную и овсяную. Для полного разваривания и облегчения усвоения их желудком, крупы предварительно замачивают на час-другой.


В некоторых случаях диетологи разрешают эти крупы вскоре после острого панкреатита. Вяжущие обволакивающие свойства овса хорошо восстанавливают слизистую желудка после рецидивов гастрита, холецистита и других желудочно-кишечных заболеваний.
Сладости и панкреатит
Природная сахароза в достаточном количестве содержится во фруктах и ягодах. Из разрешенных ингредиентов варят кисели, компоты, делают отвары, пудинги, запеканки.

Подслащивает жизнь людей, страдающих панкреатитом, мед и продукты пчеловодства. Они не только вкусно разнообразят травяные настои и хлебчики, но и благотворно влияют на работу ЖКТ.
К чаю или кефиру хорошо подойдут сушки или галетное печенье. Их нужно выбирать в диетических отделах магазинов и проверять состав на упаковке.

В стадии ремиссии панкреатита диетологи разрешают безе (белковое суфле). Его лучше приготовить самостоятельно, взбив белок с сахарозаменителем и подсушив в духовке при небольшой температуре.
Ни в коем случае не употребляется сгущенка, мороженое, инжир, шоколад и сдобные выпечки. Высокое содержание сахара и жиров вызовет острый приступ панкреатита и осложнения.
Приправы
Специи и пряности значительно улучшают вкусовые качества блюд. Диета при панкреатите не запрещает использование некоторых видов приправ:
- корицы, куркумы и гвоздики;
- кунжута и семян льна;
- петрушки и укропа (сушеного или свежего);
- прованских трав и фенхеля.

Осторожно вводят в меню кориандр, базилик и мяту. Через несколько месяцев успешного лечения панкреатита добавляют в супы лавровый лист.
Строгий запрет на всех стадиях панкреатита остается на хрен, горчицу, чеснок, лук и уксус. Категорически нельзя кушать зелень с высоким уровнем кислоты – салатный лист, щавель, зеленый лук и чеснок, шпинат.
Диета при остром панкреатите
Диета при остром воспалении поджелудочной железы предполагает плавный переход от голода к расширенному столу №5:
- Первые сутки питательные вещества поступают в организм исключительно парентеральным путем. Если удалось купировать тошноту и рвоту, дают пить жидкости комнатной температуры – чистую воду, отвар шиповника, несладкий чай – не более чем по 150 мл в каждые 4 часа.
- На 2–3 сутки уже можно принимать жидкую теплую однородную пищу – слизистую кашу, суп-пюре, ягодный кисель с сахарозаменителем. Питание в этот период – малопорционное и частое, каждые 3 часа.
- Примерно через неделю меню разнообразиться компотом, фруктовым пюре, супом на бульоне с протертыми овощами, омлетом на пару, кефиром 1%, обезжиренным творогом, печеными яблоками, мясными и рыбными котлетами на пару.
- Через месяц после острого приступа уже безопасно кушать еду без ее тщательного протирания при приготовлении. Маленькие кусочки свежих фруктов, отварное филе мяса, рыбы, птицы, вчерашнего хлеба тщательно пережевывают уже в процессе трапезы. Разовые порции становятся больше, до 600 г.
Все новые ингредиенты вводятся постепенно, не более чем по одному в день.
Необходимость соблюдения диеты
Грамотный рацион и дисциплина пациента – основа для успешного лечения панкреатита. Строгую диету придется соблюдать на протяжении многих месяцев. Но, если набраться терпения, именно этот путь дает шанс восстановить полноценную работу поджелудочной железы и даже излечить панкреатит навсегда.
Диетическое питание – главный аспект в комплексной терапии панкреатита. Без этого невозможно остановить интоксикацию организма поджелудочными ферментами. Перерыв в работе ЖКТ и последующий щадящий режим дают время купировать патологические процессы, не дать панкреатическому соку начать переваривать саму поджелудочную и привести к необратимым процессам в тканях.
Последствия несоблюдения диеты
Панкреатит легко перерастает в язву желудка, так как в поврежденной слизистой открываются кровотечения. А из-за того, что отток желчи нарушен, поражается печень и есть риск заработать гепатит.
Отказ от соблюдения диеты чреват и другими тяжелыми осложнениями с развитием сопутствующих заболеваний:
- обструкции двенадцатиперстной кишки;
- гастрита;
- холецистита;
- дуоденита;
- жлб (желчекаменной болезни);
- тромбоза селезеночных вен;
- образования кисты и злокачественной опухоли.
Кроме того, частый спутник хронического панкреатита – сахарный диабет. Поджелудочная железа отвечает за выработку ферментов для переваривания пищи и инсулина, необходимого в расщеплении сахарозы. Только четкое соблюдение всех инструкций диетолога остановит патологические изменения в панкреатической ферментации.
Примерное меню на неделю
Каждую неделю можно составлять сочетания блюд для диетического питания из разрешенных продуктов. Меню может варьироваться. Это не принципиально, если блюдо, которое обычно едят на завтрак, захочется скушать на полдник.
Важнее следить за тем, чтобы дневной рацион был как можно разнообразнее. То есть, если какой-то молочный продукт уже присутствовал на завтраке, на полдник выбирают что-то еще.
Варианты для завтраков:
- овсяная каша на воде или молоке (в зависимости от разрешения лечащего врача) с чаем;
- омлет (максимум из 2-х яиц), кусочек черного хлеба, узвар сухофруктов;
- творожно-манный пудинг, приготовленный в мультиварке, с травяным чаем;
- рисовая молочная каша и черный некрепкий чай с медом;
- сырные галеты с запеченными яблоками, ягодный компот;
- овсяная каша и отвар из черной смородины;
- гречано — морковная запеканка, ломтик вчерашнего хлеба с медом и зеленый чай.
Легкий перекус в виде второго завтрака может состоять из:
- банана;
- запеченного яблока с медом;
- ягодного киселя;
- яблочного желе;
- фруктового мусса;
- овощного мусса;
- чая с хлебчиками.
Блюда для обедов:
- овощной суп, куриное филе на пару, компот;
- морковно-тыквенный суп-пюре, рыбное филе на пару, отвар шиповника;
- куриный бульон с сухариками, салат из вареной моркови или свеклы, зеленый чай;
- суп с индюшиным филе и гречкой, кабачковое пюре, травяной сбор;
- рыбный суп, рис с вареной морковью, овощной микс;
- рисовый суп на курином бульоне с зеленью, мясные тефтели, компот из сухофруктов;
- свекольный суп, картофельное пюре, рыбные котлеты, черный чай.
Вариации для полдников:
- стакан кефира с галетным печеньем;
- детское питание (например, баночка фруктового пюре);
- чай с молоком и сухариками;
- банан;
- яблочное пюре с медом;
- ягодно-фруктовый кисель;
- паровой омлет.
Примерное меню для ужинов:
- кабачковое рагу, запеченный картофель, чай с долькой лимона;
- паровые котлеты из мяса или птицы, тертая вареная свекла, отвар шиповника;
- обезжиренный творог с медом, кисель из ягод;
- рыбное филе, овощное пюре, зеленый чай;
- тыквенно-морковное пюре, сушки, минеральная вода без газа;
- мясной паровой рулет из нежирной телятины с овощами, чай из трав;
- гречка с морковно-мясной подливой (проварить морковку с маленькими тефтелями), отвар из сухих плодов черной смородины.
За два часа до сна ничего кушать уже нельзя. Но за час до отбоя можно выпить какой-нибудь целебный напиток. Это может быть стакан настоя из лечебных трав или отвара шиповника.
Источник
Правильно подобранное питание может поддержать иммунитет и улучшить прогноз болезни. Узнайте что нужно есть при коронавирусе, чтобы быстрее выздороветь.
Советы диетологов
При попадании коронавирусной инфекции в организм он испытывает нагрузку, которая объясняется присутствием патогена. Все органы и системы вынуждены работать, чтобы справиться с болезнью. По этой причине диетологи рекомендуют избегать трудноперевариваемой еды, которая будет отнимать еще больше ценных ресурсов. Чем больше сил будет расходоваться на это, тем дольше продлится процесс выздоровления.

Не заставлять себя есть
Эксперт по нутрициологии и диетолог Кристина Рзаева рекомендует не заставлять себя есть, если не хочется. Как известно, родственники, переживающие из-за больного, нередко пытаются накормить его любой ценой. Эксперт считает, что это неправильный подход.
Если человек отказывается от еды, на это всегда есть причина. В самый разгар болезни обычно у организма не хватает ресурсов для переваривания большого количества еды, поэтому больные едят совсем мало.
Если у заболевшего коронавирусом нет аппетита, не стоит заставлять его есть. Можно предложить ему попить различные фруктовые и ягодные соки и морсы. Также в первые дни болезни хорошо усваиваются фрукты. К тому же, они — ценные поставщики витаминов в организм.

Но в целом в этот период необходимо сделать акцент именно на обильном питье. Это могут быть настои и чаи на основе целебных растений, компоты и ягодные морсы, фруктовые и овощные фреши, обычная вода без газа.
Когда аппетит все-таки будет появляться, больному следует отдавать предпочтение легко переваривающейся еде, которая состоит главным образом из фруктов и овощей. Можно готовить овощные супы. Допускается даже приготовление первых блюд на мясном бульоне, но он должен быть некрепким.
Есть надо малыми порциями. При этом важно поступление в организм сложных углеводов, источник которых — каши из цельных круп.
Рассуждая о том, что дополнительно нужно есть при коронавирусе, чтоб быстрее выздороветь, следует указать на полезные жиры и протеины, так как они выступают важным ресурсом для восстановления клеточных мембран.

Отказаться от фастфуда, полуфабрикатов и сахара
Диетолог Юлия Хохолкова считает правильно подобранное питание важнейшим аспектом профилактики COVID-19. Также диета важна для тех, кто желает поскорее выздороветь. Эксперт советует избегать фастфуда и другой вредной еды, которая недопустима при наличии воспалительных процессов в организме. То же касается алкоголя и сигарет.
Диетолог заявляет, что сахар может способствовать усилению воспаления, особенно опасен рафинированный продукт. Хохолкова утверждает, что если параллельно назначили антибиотики, то, употребляя сахар, человек как бы подкармливает патогенную микрофлору, за счет чего рискует затянуть выздоровление.
Различные полуфабрикаты, сосиски, пельмени, чипсы и сухарики не несут в себе никакой пользы, но могут способствовать усилению воспаления. Не принесут пользы, по словам диетолога, и жареные блюда. Они вредны для сердечно-сосудистой системы и оказывают на нее дополнительную нагрузку. Также они — источник различных вредных веществ, нагружающих клетки, которые вынуждены бороться с патогеном.

Выбирая хлеб, стоит внимательно прочитать его состав. Если хочется избежать воспалительных процессов в организме, то в нем не должно быть ничего, за исключением муки, воды, соли и закваски.
Что касается молока, то следует отдавать предпочтение такому, у которого срок годности не превышает 3 суток.

Что еще нельзя употреблять при коронавирусе
Такие популярные сочетания, как изделия из теста с мясом несут дополнительную нагрузку и не рекомендуются диетологами. Сюда относятся и так любимые россиянами макароны по-флотски. Отдельные специалисты считают, что не стоит есть пирожные, торты, конфеты, жирный творог.
При вирусных заболеваниях, в том числе при COVID-19 организм расходует большое количество глюкозы, но получать ее следует из сложных углеводов. Кондитерские изделия, пирожные не могут поставить этих веществ. Ничего, кроме расхода сил и энергии они не принесут.

Важнейшие источники витаминов и минералов
Для поступления витаминов и минералов требуется употребление фруктов, ягод и овощей. Рассмотрим, какие из них наиболее полезны при коронавирусе, и что еще нужно есть при коронавирусе, чтоб удалось быстрее выздороветь. Из ягод особенно рекомендуются черноплодная рябина и черная смородина, шиповник и его отвар. Из овощей следует отдать предпочтение красному перцу.
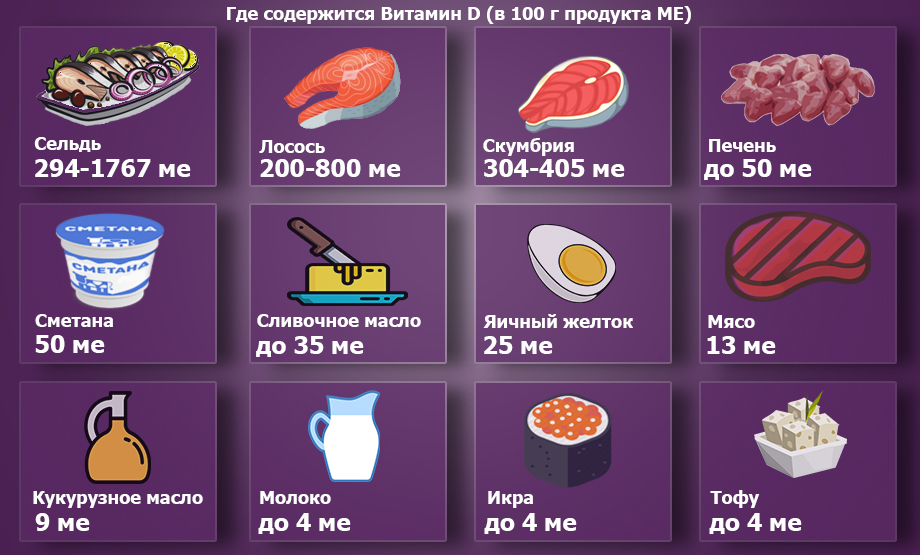
Также следует включать в меню продукты, представляющие собой ценный источник витамина D. Он благоприятно сказывается на работе печени и почек, борется с вирусами. Этот витамин присутствует в достаточном количестве в яичных желтках, филе скумбрии и лосося, селедке, печени трески.
Стимулирующее действие на иммунитет оказывает цинк. Этот микроэлемент обнаруживается в морепродуктах. Особенно богаты им морская капуста и креветки. Также его можно получить из тыквенных семечек. В небольших количествах соединение присутствует в мясе птицы, свекле, чесноке и имбире.
Важно обеспечить достаточное поступление белка, источники которого — мясо, рыба, морепродукты, сыр и яйца. Белок выступает строительным материалом для новых тканей. Благодаря его присутствию в достаточном количестве образуются необходимые для организма гормоны и ферменты.
Мало кто знает, но отличным противовирусным действием обладают кокосы. Такой эффект обеспечивается монолаурином, находящимся в их составе.

Поступление бета-каротина и витамина А оказывает стимулирующее действие на активность вилочковой железы. Она способствует нормальной работе иммунной системы и присутствию в организме достаточного количества макрофагов, нейтрофилов и прочих клеток, благодаря которым уничтожаются патогенные организмы. Указанные нутриенты содержатся в моркови, тыкве, всех овощах и фруктах красного и оранжевого цветов.
Витамин Е — превосходный антиоксидант, который к тому же способствует размножению клеток-защитников. Получить его можно из растительных масел, орехов, зародышей пшеницы.

Количество жидкости и выбор напитков
Важная составляющая профилактики вирусных инфекций и их осложнений — поступление достаточного количества жидкости. Необходимо пить ежедневно не меньше 2 л воды, соков, травяных чаев. От кофе и обычного черного чая диетологи советуют отказаться.
Специалисты по питанию особенно рекомендуют при коронавирусе употреблять щелочную воду с уровнем pH на уровне 8-9.
Помимо щелочной воды, также хорошо пить и кокосовый сок. Отлично подходят для больных COVID-19 овощные фреши, особенно с добавлением сока цитрусовых. Их можно по желанию разбавлять водой.

Китайские медики не раз отмечали, что положительным эффектом обладают напитки, приготовленные на основе кислых ягод, так как они богаты витамином C. В российских реалиях такие соки можно приготовить из клюквы и калины.
Специалисты советуют сочетать еду растительного и животного происхождения. Так, по их мнению, можно насытиться и получить все необходимое для скорого выздоровления.

Итоги
- Чтобы быстрее выздороветь и восстановиться, следует употреблять достаточное количество фруктов и овощей, в том числе соков, приготовленных на их основе.
- Под запретом должны быть фастфуд, жареная и жирная еда, которые способствуют расходу дополнительной энергии, что недопустимо при коронавирусе.
- Важно поступление достаточного количества жидкости. Лучше всего для этого подходят щелочная вода и кокосовый сок. Чай и кофе не рекомендуются при COVID-19.
Источник
