Какие продукты можно при вильсона коновалова

Болезнь Вильсона-Коновалова – это наследственная патология, которая поражает центральную нервную систему и печень в результате нарушения синтеза (обмена) меди в организме. Чаще всего болезнь развивается в возрасте 15–35 лет.
Причины
Болезнь передается наследственно, от родителей к ребенку (в 0,25% случаев). Происходит мутация вещества, отвечающего за синтез меди в организме, в результате медь накапливается в клетках печени и нервной системы, повреждая их.
Болезнь Вильсона различает несколько видов:
- Дрожательно-ригидная – происходит поражение печени, наблюдается гипертермия (повышение температуры тела) до 37,5 градусов, непроизвольное сокращение гладкой мускулатуры, ее дрожание;
- Брюшная – происходит изолированное (имеет четкие границы) поражение печени, такой вид патологии быстро приводит к смерти;
- Экстрапирамидно-корковая – характеризуется параличом конечностей (невозможно осуществлять двигательные функции) и тяжелым слабоумием, эпилептическими припадками с последующим летальным исходом;
- Дрожательная – происходит тремор (дрожание) конечностей, постепенно возникают мышечные сокращения, наблюдается медленная, монотонная речь;
- Ригидно-аритмогиперкинетическая – болезнь быстро поражает сердечную мышцу, нервную систему и мышечно-связочный аппарат, смертельный исход отмечается спустя 2–3 года от начала болезни. При данной форме наблюдаются периоды ремиссии и обострения.
По характеру течения:
- Латентная форма (бессимптомная) – отсутствуют клинические признаки патологии, но происходят изменения в организме; длительность этой стадии 5–7 лет;
- Острая – присутствуют характерные клинические признаки.
Симптомы болезни
При болезни Вильсона выделяют следующие группы клинических признаков:
Со стороны нервной системы:
- Нарушение глотания;
- Агрессия, апатия, раздражительность;
- Гиперкинезы (навязчивые повторяющиеся движения в конечностях);
- Снижение памяти;
- Нарушение почерка: он становится неразборчивым, неровным;
- Обездвиживание (паралич);
- Бессонница;
- Тремор (дрожание, подергивание) головы, конечностей;
- Расстройство координации, нарушение речи;
- Судорожные припадки (помутнение сознания, нередко обмороки).
Со стороны печени:
- Интоксикация (самоотравление организма токсическими веществами);
- Желтушность кожных покровов, слизистых, белков глаз;
- Кожный зуд;
- Гипертермия до 38–39 градусов, иногда постоянная субфебрильная температура (37–37,5);
- Дискомфорт, боль в правом подреберье;
- Обесцвечивание испражнений;
- Потемнение мочи;
- Увеличение проекции печени.
Со стороны других внутренних органов:
-
 Поражение почек;
Поражение почек; - Анемия (малокровие);
- Катаракта (помутнение хрусталика);
- Импотенция, снижение сексуальной активности;
- Патологии со стороны костной системы (переломы, остеопороз);
- Заболевания кожных покровов;
- Аменорея – отсутствие менструаций;
- Возникновение золотисто-коричневого кольца около роговицы глаза (кольцо Кляйзера-Фляйшера).
Диагностика заболевания
Диагноз «заболевание Вильсона – Коновалова» ставится на основании жалоб пациента, сборе анамнеза (наследственный фактор, когда возникли первые клинические проявления), при осмотре (желтуха, болезненность в правом боку, дрожание конечностей), по результатам лабораторных исследований.
Диагностические обследования:
-
 Анализ крови для выявления концентрации меди;
Анализ крови для выявления концентрации меди; - Анализ мочи на выявление суточного выделения меди;
- Генотипирование – выявление мутации гена;
- УЗИ печени – увеличение ее проекции, патологические изменения;
- Биопсия печени – забор небольшого кусочка органа, который изучают под микроскопом, при данном заболевании измеряют уровень меди;
- Электроэнцефалография – оценивают происходящие изменения в головном мозге.
Методы лечения
В лечении заболевания применяют следующие лекарственные средства:
- Препараты, которые связывают и выводят медь из организма: унитиол, Д-пеницилламин, триентин. Триентин, по 1–2 таблетки трижды в день;
- Витаминотерапия: витамины В1 (тиамин), В6 (пиридоксин). Пиридоксин, по 2–3 таблетки 1–2 раза в сутки;
- Антиоксиданты – выводят токсические вещества: липин, берлитион, глутаргин. Глутаргин, по 1 таблетке трижды в день;
- Иммуносупрессивные средства – подавляют иммунную систему для того, чтобы не происходило самоотравление организма медью: анакинра, циклоспарин А, такролимус. Такролимус, по 1 капсуле дважды в сутки;
-
 Гепатопротекторы – защищают печень от вредных воздействий: гептор, урдокса. Гептор, по 3 таблетки дважды в сутки;
Гепатопротекторы – защищают печень от вредных воздействий: гептор, урдокса. Гептор, по 3 таблетки дважды в сутки; - Цинксодержащие средства, которые ограничивают поступление меди в организм: цинктерал, окись цинка, цинк сульфата. Цинктерал, по 1 таблетке трижды в день.
Симптоматическое лечение:
- Жаропонижающие средства: парацетамол, анальгин, аспирин. Анальгин, по 1–2 таблетки 2–3 раза за день;
- Обезболивающие средства: баралгин, брустан, кетанов. Кетанов, по 1 таблетке 2 раза в день;
- Успокоительные препараты: валериана, пустырник, нейроплант. Нейроплант, по 1 таблетке трижды в день;
- Ноотропные средства – улучшают двигательную активность конечностей: мексидол, фенибут, фезам. Фезам, по 1–2 капсулы 3 раза в сутки.
Хирургическое лечение
В случае тяжелого течения патологии, при неэффективной медикаментозной терапии, при развитии фульминантной формы назначают трансплантацию (пересадку) печени.
Диета
При заболевании Вильсона-Коновалова питание должно быть дробными, минимальными порциями, не меньше 5 раз в день. Ограничивают прием меди до 1 мг в день. Блюда должны быть в отварном, запеченном, тушеном виде. В рационе должны преобладать легкоусвояемые белки и клетчатка.
Разрешенные продукты:
-
 Овощи, фрукты, зелень, ягоды;
Овощи, фрукты, зелень, ягоды; - Нежирное мясо, рыба, птица;
- Кисломолочные продукты;
- Крупы, злаки;
- Белый хлеб;
- Растительное, сливочное масло;
- Черный и зеленый чай, отвар шиповника.
Продукты, которые нужно исключить из рациона:
- Жирные, соленые, копченые, маринованные блюда;
- Консервы;
- Щавель, шпинат;
- Сухофрукты;
- Грибы;
- Бобовые культуры;
- Рожь, отруби;
- Овощи, насыщенные эфирными маслами (редис, чеснок, лук);
- Морепродукты, морская рыба;
- Черный хлеб;
- Колбасные изделия;
- Сдоба;
- Цитрусовые, виноград, абрикосы;
- Полуфабрикаты;
- Орехи, мед, шоколад, мороженое;
- Кофе, какао, газированные и спиртные напитки, минеральная вода.
Осложнения
При болезни Вильсона могут сформироваться следующие осложнения:
- Цирроз печени (разрастание в органе рубцовой ткани);
- Печеночная энцефалопатия (спутанное сознание, нервно-мышечные нарушения);
- Печеночная недостаточность;
- Злокачественная опухоль;
При игнорировании заболевания могут возникать серьезные осложнения!
Печеночно-легочный синдром (дефицит кислорода);
- Почечная недостаточность;
- Бесплодие;
- Кровотечения;
- Пастозность (отеки);
- Фульминантная форма гепатита (стремительный, массовый некроз – омертвение клеток органа);
- Гастропатия (поражение желудка);
- Варикозное расширение вен пищевода;
- Почечнокаменная болезнь;
- Асцит (скопление жидкости в брюшине);
- Колопатия (поражение толстой кишки);
- Летальный исход.
Источник
Болезнь Вильсона-Коновалова – генетический дефект, связанный с нарушением обмена меди в организме. Она накапливается в органах, нарушая их жизнедеятельность.
У людей с таким диагнозом со временем прогрессируют: волчаночно подобный синдром, трудности при глотании; повышенное слюнотечение и другие патологии, связанные с нарушением работы нервной системы и печени. По ошибке больные обращаются за помощью к отоларингологу, психиатру или невропатологу. А им нужен эндокринолог!
- Причины возникновения
- Симптомы и признаки
- Методы диагностики
- Лабораторное обследование
- Способы лечения
- Консервативная терапия
- Диета при болезни Вильсона-Коновалова
- Лекарственные препараты
- Профилактические меры
Причины возникновения
Болезнь обнаруживается у мужчин и женщин в равной степени. В последнее время патология диагностируется намного чаще. По статистике: на 1 млн. человек 30 являются носителями болезни.
Особенно повышается риск заболеваемости в браках между кровными родственниками.
Появляется болезнь Вильсона-Коновалова вследствие генетической мутации в 13 хромосоме. Ее ген (АТ-Р7В) заведует синтезом белка, который регулирует транспортировку меди в организме.
Медь, которая поступает с едой, попадает в кишечник, потом в печень, и связывается со специальным белком в крови.
Через кровяное русло ионы меди попадают в другие органы и выводятся вместе с желчью. При нарушении работы гена, этот металл накапливается в органах. В сутки его выводится только 0,2-0,4 мг вместо положенных 2 мг.
Если у отца или матери присутствует мутированный ген, то каждая новая беременность дает вероятность заболевания у ребенка 25%.
 50% детей от родителей с дефективным геном являются носителями без явных признаков болезни. И 25% детей рождаются здоровыми. То есть это заболевание является следствием передачи мутированного гена от родителей к детям.
50% детей от родителей с дефективным геном являются носителями без явных признаков болезни. И 25% детей рождаются здоровыми. То есть это заболевание является следствием передачи мутированного гена от родителей к детям.
Симптомы и признаки
Обычно болезнь не проявляется до 5-летнего возраста (латентная стадия). С 6 лет может отмечаться повышенное слюнотечение и обильные носовые выделения. В анализах можно обнаружить значительный скачок количества печеночных ферментов.
Болезнь имеет хроническое прогрессирующее течение.
Существует несколько форм заболевания.
Для каждой из них, характерно поражение какой-то определенной системы организма, в том числе: носоглотки и глаз.
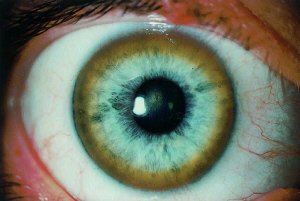
Симптом, который характерен для разных форм заболевания – Кольцо Кайзера – Флейшера (у 50-60% больных). Оно расположено по периферии роговицы глаза и имеет зеленовато – коричневую окраску из-за накопившейся там меди.
Печеночная форма самая распространенная (50-80%). Она проявляется как цирроз печени или гепатит.
Ее основные признаки:
- Желтуха, характеризуется изменением цвета кожи и слизистых оболочек в желтоватый цвет. Это бывает из-за роста билирубина в плазме крови. Начинается желтуха в основном на слизистых оболочках носа, рта или глаз, постепенно переходя на кожные покровы.
- Самым последним меняет оттенок область живота. Сильная выраженность желтухи может свидетельствовать о сильной интоксикации.
- Асцит – концентрация в брюшине жидкости, которая оказывает давление на внутренние органы. В отличие от живота людей, страдающих ожирением, живот с асцитом меняет свое положение вместе с положением тела, как можно ближе приближаясь к поверхности земли.
- Отёки, которые в большинстве случаев бывают на ногах. Если поражены почки, то отеки могут быть под областью глаз.
- Кровотечения из носа или горла бывают в том случае, когда пораженная печень не может вырабатывать ферменты, влияющие на свертываемость крови.
- Отсутствие менструаций у женщин возникает при инактивации печенью гормонов, отвечающих за цикл.
А что вам известно про причины носовых кровотечений у взрослых? Переходите по ссылке и прочитайте о том, как избавиться от подобного недуга.
О диагностике мононуклеоза у детей написано здесь со всеми подробностями.
Неврологическая форма болезни характеризуется такими симптомами:
- Дрожание головы и рук (тремор). Он может быть как периодическими, так и постоянными.
- Непроизвольные изменения гримасы.
- Нарушения почерка. Он становится менее разборчивым, размер и размещение букв может сильно различаться.
- Речевая дисфункция или волчаночно подобный синдром , который проявляется в нарушении произношения слов.
- В 20% случаев бывает нарушение психики, которое проявляется психозами и депрессиями.
Иными симптомами болезни являются:
- Сосудистое повреждение эритроцитов (гемолиз). Бывает у 10% больных.
- Нарушение работы почек (10%), которое ведет к гематурии (кровь в моче), гликозурии (глюкоза в моче).
- Поражения костей (20%), которые проявляются в большинстве случаев развитием остеопороза.
Методы диагностики
 Цель диагностики – установить наличие болезни и обнаружить носителей мутированного гена, чтобы своевременно назначить эффективную терапию и предотвратить накопление меди в организме.
Цель диагностики – установить наличие болезни и обнаружить носителей мутированного гена, чтобы своевременно назначить эффективную терапию и предотвратить накопление меди в организме.
Диагностика начинается с анализа врачом анамнеза больного (какие у пациента вредные привычки, какими заболеваниями печени и ЖКТ болел, какой стул и т.д.).
Также проводится общий осмотр, при котором специалист может по наличию желтизны покровов, кольца Кайзера-Флейшера, болезненности живота делать предположения о наличии болезни.
Лабораторное обследование
Общий и биохимический анализ крови (для определения уровня лейкоцитов и для контроля содержания микроэлементов).
- Анализ крови, определяющий медный обмен.
- Общий анализ мочи (для определения состояния мочеполовой системы).
- Анализ крови на гепатиты.
- Генотипирование (анализ генов) для выявления дефектов гена, которые ведут к данной болезни.
Инструментальные методы:
- УЗИ внутренних органов для оценки их состояния
- Биопсия печени — обследование печеночных тканей, которые получают с помощью иглы. Этот анализ дает возможность подтвердить или исключить онкологию.
- Эластография – обследование печени, которое проводят с целью отличия болезни Вильсона от цирроза конечной стадии. Этот анализ можно проводить вместо биопсии.
- Компьютерную томографию проводят, если на лицо признаки нарушения работы нервной системы.
А что вы знаете про вирус Эпштейна-Барра и методику диагностики этого заболевания? Переходите по ссылке и читайте полезную статью.
Все про причины и лечение папилломы написано тут, прочитайте также о профилактике их появления.
На странице: https://uho-gorlo-nos.com/articles/yazvy-vo-rtu/pirsing-yazyka.html написано про плюсы и минусы проколов языка.
Способы лечения
Суть лечения заключается в снижении количества меди в организме, а также в ограничении их поступления с пищей.
Консервативная терапия
Начинают его после того, как поставлен диагноз и проводят всю жизнь. Ни в коем случае нельзя самостоятельно изменять прописанную врачом дозу лекарств. Иначе болезнь может заостриться.
Все средства специалист подбирает каждому пациенту индивидуально, учитывая стадию заболевания и количественные показатели меди в организме.
Группы возможных назначаемых препаратов:
- связывающие и нейтрализующие ионы меди (хелаты);
- блокираторы попадания меди из ЖКТ в кровь;
- средства, снимающие воспалительные процессы печени;
- поливитаминные комплексы (с обязательным присутствием витамина В6);
- средства с цинком, которые сдерживают попадание меди в организм;
- гепатопротекторы (восстанавливают клетки печени);
- желчегонные;
- антиоксиданты.
Если у пациента есть признаки неврологических заболеваний, то ему назначаются общеукрепляющие средства.
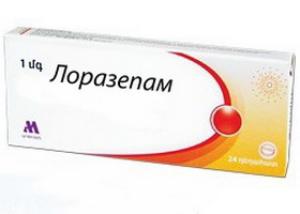 При дрожании рук и рефлекторном содрогании мышц лица дают Лоразепам или Клоназепам. При депрессивных состояниях – антидепрессанты.
При дрожании рук и рефлекторном содрогании мышц лица дают Лоразепам или Клоназепам. При депрессивных состояниях – антидепрессанты.
Лечение обязательно проводится под мониторингом наличия меди в органах и тканях.
Хирургическое вмешательство проводят при неэффективности медикаментозной терапии. Больным с запущенным циррозом печени и печеночной недостаточностью делается ортотопическая трансплантация.
Диета при болезни Вильсона-Коновалова
Пациенту с данным диагнозом всю жизнь необходимо придерживаться диеты. Рекомендации:
- обязательно присутствие в меню легкоусвояемого белка;
- сокращение употребления жиров;
- не употреблять углеводы свыше физиологической нормы;
- щадящая обработка продуктов (на пару, вареная, печеная);
- еда должна быть дробленой;
- меню должно включать продукты с пищевыми волокнами.
Главное – исключить употребление продуктов, в которых содержится медь:
- баранины,
- утки,
- субпродуктов,
- морепродуктов,
- авокадо,
- бобовых,
- семги,
- сладкого перца,
- грибов,
- шоколада,
- кофе,
- меда.
Лекарственные препараты
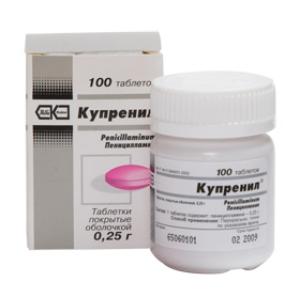 D-пеницилламин (Купренил) –выпускается в форме таблеток. Этот препарат уменьшает всасываемость меди из еды и выводит ее излишки из органов и тканей, образуя с ионами металлов хелаты, которые растворяются в воде и выводятся с мочой.
D-пеницилламин (Купренил) –выпускается в форме таблеток. Этот препарат уменьшает всасываемость меди из еды и выводит ее излишки из органов и тканей, образуя с ионами металлов хелаты, которые растворяются в воде и выводятся с мочой.
Принимать таблетки необходимо минимум за 0,5 часа до или через 2 часа после еды. Доза препарата для взрослых увеличивается постепенно от 250 мг в день до 2 г. Для детей – от 150 мг до 750 мг в сутки. Стоимость препарата в разных городах России от 1370 до 1529 рублей.
При лечении D-пеницилламином необходим постоянный контроль работы печени и почек. Первый месяц-полтора проверяться необходимо каждую неделю, потом в течение полугода раз в месяц.
Пиридоксин – витамин В6. Его необходимо принимать параллельно с D-пеницилламином, поскольку последний дает антипиридоксиновое действие. Средняя доза Пиридоксина в сутки – 30-50 мг. Средняя цена препарата в таблетках – 40-60 рублей. Ампулы стоят 20-35 рублей.
Триентин – антидот меди. Его назначают при непереносимости или ярко выраженных побочных эффектах Пеницилламина. Принимают 3 раза в день так же как Купренил. Доза для взрослых – 1-2 г в сутки.
Цинка сульфат – средство, абсорбирующее медь, делая ее нетоксичной. Принимать его относительно безопасно, поскольку он вызывает минимум побочных эффектов. Взрослым рекомендован прием около 1 г в сутки, разбивая на 3 раза. Препарат назначается в основном на ранней бессимптомной стадии заболевания. Одновременно принимать Купренил и препараты цинка нежелательно.
Профилактические меры
 Специальных профилактических мер от болезни Вильсона-Коновалова нет, поскольку это генетический дефект.
Специальных профилактических мер от болезни Вильсона-Коновалова нет, поскольку это генетический дефект.
Профилактика должна заключаться в предупреждении осложнений заболевания.
- Постоянно (минимум 2 раза в год) проходить осмотр
- Снизить воздействие вредных факторов на клетки печени.
- Избегать усиленных физических нагрузок и следовать здоровому образу жизни.
- Исключить вредные привычки.
- Принимать поливитамины.
- Проводить профилактику гепатитов.
- Своевременно лечить заболевания ЖКТ.
Генетические заболевания окончательно не вылечиваются и требуют постоянного комплекса мер для поддержания организма. Несмотря на то, что обезопасить себя от болезни Вильсона-Коновалова нельзя, своевременная диагностика и терапия могут предотвратить развитие осложнений и улучшить прогнозы выживаемости.
Подробности о симптомах, диагностике и методике лечения болезни Вильсона-Коновалова вы сможете узнать во время просмотра видеоролика программы “Жить здорово!”
Источник
Болезнь Вильсона-Коновалова
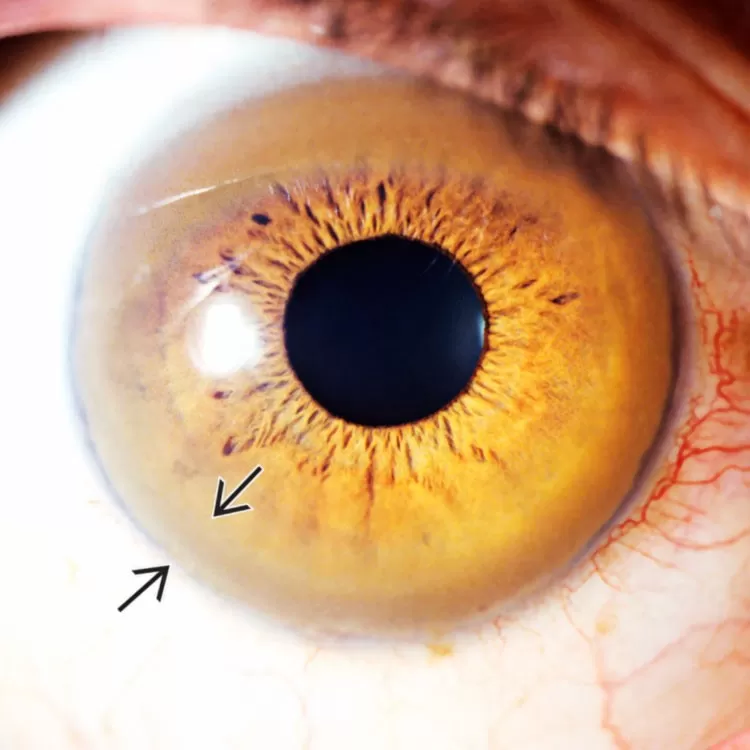 Болезнь Вильсона-Коновалова – это генетическое заболевание, при котором в печени и центральной нервной системе скапливается медь.
Болезнь Вильсона-Коновалова – это генетическое заболевание, при котором в печени и центральной нервной системе скапливается медь.
Болезнь Вильсона-Коновалова или гепатоцеребральная дистрофия — это редкое генетически обусловленное заболевание, при котором нарушается обмен меди и в организме формируются её отложения (преимущественно в печени и центральной нервной системе).
Считается, что скрытые носители гена болезни — примерно 1% людей на Земле1. Болезнь наследуется по аутосомно-рецессивному типу, то есть для того, чтобы она проявилась, нужно получить дефектный ген от каждого из родителей. Именно поэтому патология встречается очень редко — в среднем 1 случай на 25 тысяч населения. Родители пациента, как правило, не знают о носительстве гена болезни. Заболевание чаще встречается в странах, где разрешены родственные браки. На сегодня известно более 200 вариантов мутаций гена, приводящих к развитию болезни Вильсона-Коновалова2.
Причины возникновения
Из-за дефекта гена нарушается синтез белков, осуществляющих функцию транспорта меди. В норме медь, попадающую в организм с продуктами питания, обезвреживают печеночные клетки. Дальше она выводится в желчь и покидает организм естественным путем. При болезни Вильсона-Коновалова этот механизм нарушается. На первом этапе развития медь накапливается в гепатоцитах (клетках печени), вызывая токсический гепатит.
Потом в крови появляется излишек меди: он провоцирует разрушение эритроцитов — гемолитическую анемию. Далее металл начинает откладываться в остальных органах — мозге, роговице. Наконец, из-за отравления мозга медью появляются неврологические нарушения.
Классификация и симптомы болезни Вильсона-Коновалова
В России принята классификация заболевания по клиническим формам:

Самый точный метод диагностики болезни Вильсона-Коновалова — ДНК-тестирование
- брюшная форма — преобладает поражение печени. Первые симптомы брюшной формы обычно появляются в 7–12 лет.
- аритмогиперкинетическая форма — повышенный тонус мышц, судороги, нарушения глотания и речи, снижение интеллекта, психические нарушения. Аритмогиперкинетическая форма, как правило, проявляется в возрасте от 7 до 15 лет.
- дрожательно-ригидная форма. Считается относительно доброкачественной. Преобладает тремор конечностей, ригидность мышц. Выраженность проявлений со стороны внутренних органов и психических нарушений варьирует. Дебют дрожательно-ригидной формы обычно происходит в возрасте от 15 до 25 лет.
- дрожательная форма. Считается одной из самых благоприятных. Тонус мышц не изменен. Выраженное дрожание конечностей. Интеллект сохранен, проявления со стороны внутренних органов минимальны. Дрожательная форма может проявиться в 20-30 и даже 50 лет.
- экстрапирамидно-корковая форма. Преобладают двигательные и психические нарушения: центральные парезы, эпиприступы, быстрое снижение интеллекта и психиатрические проявления.
Болезнь может возникнуть в любом возрасте, но чаще всего ее дебют приходится на 11–25 лет. Чем позже появляются симптомы, тем медленней развивается заболевание. Описанные в литературе формы редко встречаются «в чистом» виде. Как правило, отмечаются симптомы со стороны практически всех органов и систем.
Со стороны печени болезнь Вильсона-Коновалова обычно проявляется в виде острого или хронического гепатита с исходом в цирроз печени и портальную гипертензию:
- желтуха;
- повышение температуры;
- тошнота, рвота;
- боль и тяжесть в правом подреберье;
- увеличение печени;
- на поздних стадиях — отеки, асцит, кровотечения (проявления цирроза).
Со стороны нервной системы отмечаются:
- тремор (дрожание) конечностей;
- нарушения походки;
- повышенное слюноотделение;
- маскообразное лицо;
- эпилептические приступы;
- ригидность («застывание») мышц — больные нередко замирают в самых причудливых позах.
Со стороны психики:
- аффективные вспышки;
- снижение интеллекта;
- изменения личности, «дурашливость»;
- галлюцинации, психозы.
Со стороны системы крови:
- гемолиз (распад эритроцитов);
- анемия;
- тромбоцитопения;
- нарушения свертываемости крови.
Со стороны почек:
- повышение уровня креатинина крови;
- отеки;
- микрогематурия (скрытая кровь в моче);
- протеинурия;
- нефролитиаз (камни).
Со стороны эндокринной системы:
- задержка полового созревания;
- гинекомастия;
- гирсутизм;
- ожирение;
- аменорея;
- спонтанные аборты.
Таким образом, клиническая картина складывается сложная и крайне разнообразная, что значительно затрудняет диагностику заболевания.
Диагностика болезни
Нередко болезнь Вильсона-Коновалова диагностируется только на стадии выраженного цирроза. Это связано со сложностями диагностики. Скрининговый тест на заболевание — снижение церулоплазмина в сыворотке крови — может дать как ложноположительные (при циррозе печени другого происхождения, нефротическом синдроме, белковом голодании, мальадсорбции), так и ложноотрицательные (при активном воспалении в печени, приеме гормональных контрацептивов, во время беременности, при рассеянном склерозе) результаты.
Диагностически значимым может быть небольшое снижение количества меди в сыворотке крови и многократное превышение ее нормального количества в моче (более 100 мкг/сут при норме до 40 мкг/сут), но при бессимптомном течении заболевания и эти показатели могут оставаться в пределах нормы.
Поэтому в сомнительных случаях проводят биопсию печени и генетический анализ на наличие дефектного гена.
Традиционные клинические и биохимические анализы крови, как правило, не показательны: возможны анемия, тромбоцитопения, повышение АЛТ, АСТ и билирубина, снижение альбуминов и протромбинового индекса. Но все эти признаки характерны для большинства заболеваний печени, а не только для болезни Вильсона-Коновалова.
Лечение болезни Вильсона-Коновалова 

Рекомендуется вариант диеты №5 с низким содержанием меди. Пить необходимо только дистиллированную воду.
Для детоксикации назначают препарат, связывающий тяжелые металлы, в том числе медь (D-пеницилламин или триентин). В первые недели терапии состояние пациента может ухудшаться, так как лекарство выводит медь из печени и на некоторое время ее концентрация в крови повышается. Постепенно больному становится лучше.
Принимать препарат для удаления излишков меди из организма необходимо пожизненно, перерывы могут спровоцировать рецидив болезни с развитием острой печеночной недостаточности. Важно: лекарство связывает не только медь, но и витамин В6, поэтому его недостаток нужно восполнять.
Для поддержания функции печени рекомендованы препараты на основе урсодезоксихолевой кислоты (урсосан). Она защищает орган от токсического влияния меди, улучшает качество желчи и её отток. При болезни Вильсона-Коновалова необходимы периодические курсовые приемы УДХК. Дозировку лекарства и количество таких курсов в год нужно уточнять у врача-гастроэнтеролога.
В тяжелых случаях необходима пересадка печени.
Прогноз и профилактика
При ранней диагностике и своевременно начатом лечении прогноз благоприятный — продолжительность жизни пациентов не отличается от средней в популяции. При поздней диагностике прогноз резко ухудшается, так как изменения со стороны печени необратимы.
Профилактика заключается в генетическом консультировании перед планированием беременности.
Источники:
1 Нарушения обмена меди (болезнь Вильсона) у детей. Федеральные клинические рекомендации, 2016.
2 Е.Ю. Ерёмина. Болезнь Вильсона-Коновалова. Вестник современной клинической медицины, 2011.
Источник
